在欣喜地发现“两道杠”之后,一些女性却可能面临早孕期妊娠失败的痛苦经历。这种期待与失落交织的感受,常常伴随着对医学术语的困惑和未来的担忧。今天,我们来理清生化妊娠、空孕囊、胎停育和自然流产这些概念的区别,并谈谈后续该如何科学备孕。
一、四种早孕失败的差异:如同同一棵树的不同凋零方式。
想象一下,怀孕就像种下一颗种子。这四种情况,是种子在不同生长阶段遇到的困境:
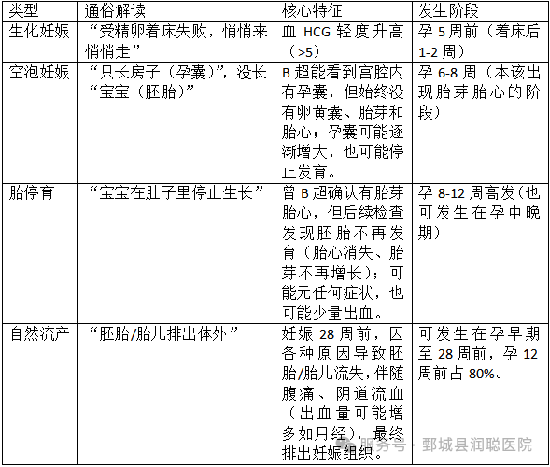
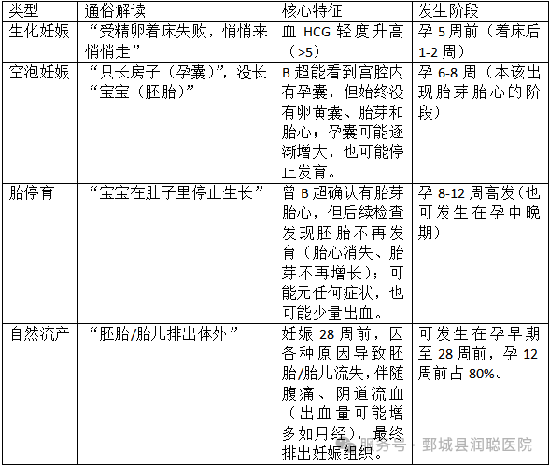
生化妊娠:种子刚发芽就停止生长
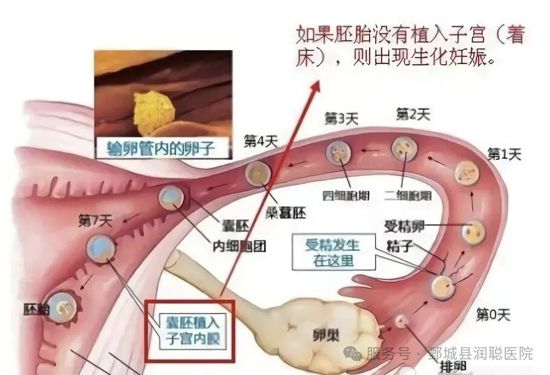
· 医学定义:受精卵形成并分泌hcg(人绒毛膜促性腺激素),但尚未在超声下看到孕囊时就停止了发育随着月经一起流掉了。
· 发生时间:通常在孕5周内
· 表现:验孕棒呈阳性或血hcg升高,但很快“大姨妈”如期或稍迟到来,很多人甚至没意识到自己怀孕过。
· 本质:一种“亚临床流产”,胚胎在着床初期就停止发育
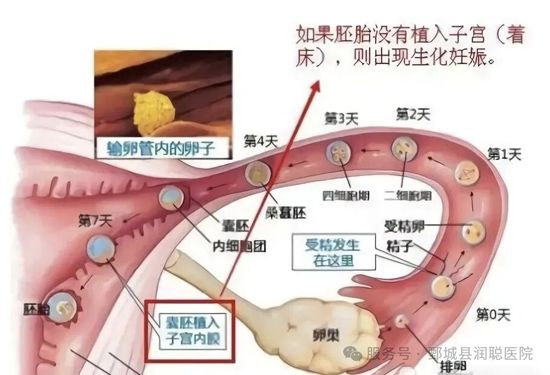
2. 空孕囊:种子壳在,里面却没有胚芽
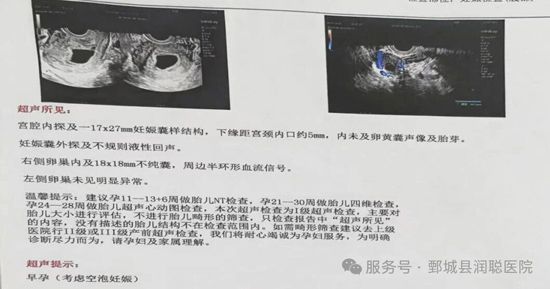
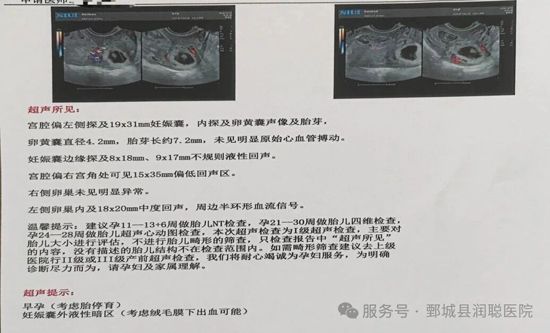
· 医学定义:孕囊正常发育,但内部没有形成胚胎
· 发生时间:通常在孕6-8周通过B超发现
· 表现:B超显示孕囊,但无卵黄囊、胎芽或胎心
· 本质:胚胎在极早期就停止了发育,但妊娠囊继续生长了一段时间
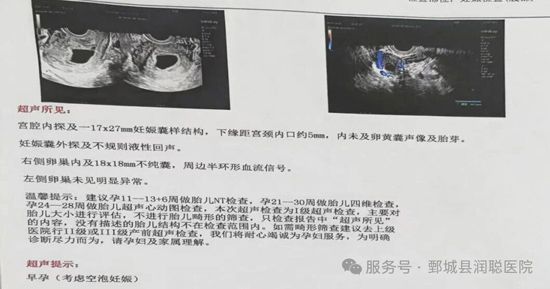
3. 胎停育:小树苗长着长着停止了生长
· 医学定义:胚胎曾经出现胎心,但随后停止了心跳
· 发生时间:多在孕8-12周,也可能更晚
· 表现:可能有早孕反应,但随后减弱或消失;B超显示原有胎心消失
· 本质:胚胎在器官形成关键期发生 发育停滞
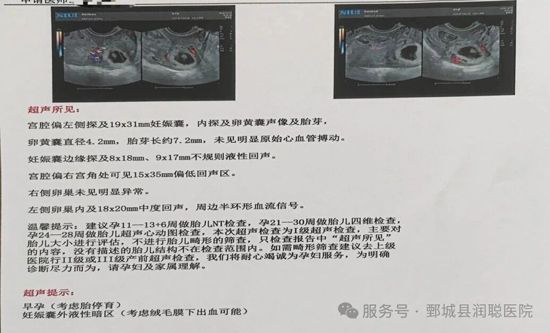
4. 自然流产:树木无法继续生长而倒下
· 医学定义:胚胎或胎儿尚未具有生存能力而自发性丢失者。我国定义为妊娠未达到28周、胎儿体重不足1000g而终止者。发生在妊娠12周前者称为早期流产,而发生在妊娠12周或之后者称为晚期流产。
· 发生时间:任何孕周,但多在早孕期
· 表现:阴道出血、腹 痛,zui终排出妊娠物
· 本质:是一个更广义的概念,前三种情况都可能导致自然流产

二、为什么会发生?主要原因解析
1. 胚胎染色体异常:约占早孕期流产的50%-60%,是大自然“优胜劣汰”的过程。染色体异常包括数目异常和结构异常,前者以三体zui多见,常见的有13-三体、16-三体、18-三体、21-三体和22-三体,其次为X单体,三倍体及四倍体少见;后者引起流产并不常见。
2. 母体因素:
· 全身性疾病:孕妇患全身性疾病,如严重感染、高热疾病、严重贫血、心力衰竭、血栓性疾病、慢性消耗性疾病、慢性肝肾疾病或高血压等,均可能导致流产。
· 内分泌异常:如黄体功能不全、高催乳素血症、多囊卵巢综合征、甲状腺功能减退或亢进、糖尿病血糖控制不佳等,均可导致流产。
· 免疫功能异常:包括自身免疫功能异常和同种免疫功能异常。前者主要包括抗磷脂综合征、系统性红 斑狼疮、未分化结缔组织病、干燥综合征等自身免疫性疾病,其引起的局部或全身免疫性炎症损伤可能导致流产。后者是基于妊娠属于同种异体移植的理论,母胎的免疫耐受是胎儿在母体内得以生存的基础,母胎界面的免疫失衡有可能导致不明原因的复发性流产。
· 生殖器官异常:子宫畸形(如子宫发育不良、双子宫、双角子宫、单角子宫、纵膈子宫等)、子宫肌瘤(如黏膜下肌瘤及某些肌壁间肌瘤)、子宫腺肌病、宫腔粘连等,均可影响胚胎着床发育而导致流产。因宫颈先天发育异常或后天损伤所造成的宫颈机能异常而无法维持妊娠,zui终导致流产,称为宫颈机能不全,是导致晚期流产的常见原因。
· 感染因素:弓形虫、风疹病毒等,TORCH感染虽对孕妇影响不大,但可感染胎儿导致流产。
· 强烈应激与不良习惯:妊娠期严重的躯体(如手术、直接撞击腹部、性交过频)或心理(过度紧张、焦虑、恐惧、忧伤等精神创伤)的不良刺激均可导致流产。吸烟和咖啡因、酒精及毒 品摄入可能会增加妊娠丢失的风险且与剂量相关。
· 血栓前状态:是指血液中的有形或无形成分发生某些病理生理变化,使血液成高凝状态、易于形成血栓的一种表现,又称易栓症。PTS在妊娠期可导致患者子宫螺旋动脉或绒毛血管微血栓形成,甚至形成多发性胎盘梗死灶,导致子宫-胎盘循环血液灌注不良,增加流产和胎死宫内的风险。
3.外界因素:过多接触放射线和有毒、化学物质(甲醛、砷、铅、苯、氯丁二烯、氧化乙烯等)、滥用药物、吸烟酗酒、过度劳累等。
4.父方因素:精子质量差(畸形率高、活力低等)、精子DNA碎片率。
三、经历流产后:恢复与检查时间线
身体恢复期(流产后1-3个月):
· 通常休息2-4周,避免重体力劳动
· 注意出血情况,如出血超过2周或腹 痛加剧需就医
· 一般流产后4-6周恢复月经
心理恢复期:
· 允许自己悲伤,这是正常的情绪反应
· 与伴侣沟通感受,互相支持
· 必要时寻求专 业心理咨询何时开始检查?
· 单次早期流产:通常不要求立即全面检查,可尝试再次自然怀孕
· 连续2次或以上流产:建议进行全面检查
· 单次晚期流产或胎停育:建议进行检查
系统检查:查明原因,科学备孕
基础检查(适用于所有复发性流产者):
1. 常规检查:血常规、尿常规、肝肾功能、甲状腺功能(TSH需控制在2.5以下)、血糖(排除糖尿病)。
2. 生殖相关检查:妇科超声(查子宫形态、内膜厚度等)、AMH、性激素六项(月经第2-4天查,看卵巢功能)、白带常规(排除阴道炎)、宫腔镜等。
3. 关键筛查:夫妇双方染色体核型分析
4. 感染因素筛查:感染四项(弓形虫、风疹病毒、巨细胞病毒、单纯疱疹病毒)、支原体、衣原体等
5. 男方检查:精液常规(查精子活力、畸形率)。
进阶检查(根据情况选择):
1. 免疫学检查:抗磷脂抗体、抗核抗体等
2. 血栓前状态检查
3. 胚胎染色体检查(如有妊娠物可送检)
孕早期重点监测(早发现、早干预)
1.及时确认怀孕:月经推迟后先自测早孕试纸,阳性(双杠)后尽快去医院查“血HCG+孕酮”。
2.动态监测:
血HCG:正常孕早期每48-72小时翻倍一次(生化妊娠时翻倍缓慢或下降)
孕酮:孕早期≧25ng/ml更稳妥(过低可能提示黄体功能不足)
3.超声检查:
孕6-7周:第 一次B超,确认是否为宫内妊娠、有无孕囊。
孕7-8周:复查B超,确认是否出现胎芽、胎心
4.有不良认识史的朋友:可及早去医院咨询并在医生指导下补充叶酸、孕激素(如地屈孕酮、黄体酮)、阿司匹林(针对免疫异常)。遵循医嘱,切勿盲目自行口服药物。
四、科学预防:为下一次好孕铺路
生活方式调整:
· 规律作息:避免熬夜(每天睡眠需7-8小时),适度运动,避免过度劳累
· 健康饮食:补充叶酸(孕前3个月至孕早期),多吃新鲜蔬果、优 质蛋白,少吃生冷辛辣,禁忌垃圾食品。保持适宜体重(BMI在18.5-24.9之间较佳)
· 远离风险:不接触甲醛、苯等有害物质,不染发烫发,不滥用药物(用药前需咨询医生)
· 调节情绪:减少焦虑、避免长期压力过大(不良情绪会影响内分泌),保持良好心态
医学干预:
· 根据检查结果针对性治 疗
· 如确诊黄体功能不足,可在医生指导下补充孕激素
· 免疫因素导致的流产可能需要抗凝或免疫调节治 疗
· 控制基础疾病:如甲减、糖尿病等
怀孕时机选择:
· 一般建议流产后等待3-6个月再尝试怀孕
· 具体时间根据流产类型、母体恢复情况和个人意愿决定
· 年龄>35岁的女性可适当缩短等待时间
五、特别提醒:一次流产≠不孕不育
请记住,单次早孕期流产是相对常见的,发生率约10-15%。大多数女性(约85%)在经历一次流产后,下一次能够成功怀孕并生育健康宝宝。即使经历两次流产,仍有约75%的女性下次能够成功妊娠。
心灵关怀:允许悲伤,怀抱希望
经历妊娠丢失的女性,除了身体上的恢复,心理上的疗愈同样重要:
· 不要自责,大多数流产不是任何人的“过错”
· 与伴侣坦诚交流,共同面对
· 给自己时间哀悼这次失去的妊娠
· 加入支持团体,与有相似经历的人交流· 必要时寻求专 业心理帮助
李医生的关怀寄语:生命的孕育充满奥秘与不确定,一次的挫折不代表永远的失败。医学的进步让我们有了更多查明原因、科学备孕的工具。给自己时间和空间,在身心都准备好时,再次拥抱希望。每一段孕育之旅都是独特的,愿你在这条路上温柔对待自己,怀抱信心与勇气前行。注:部分图文来自网络,如有侵权,请联系删除。
-----参考文献《妇产科学第十版》
投稿人:李雨润
审核者:韩冬景李新玲
| 上一条:藏在腹 痛里的“胰腺危机” | 下一条:【健康科普】孕早期必看:NT检查——宝宝的第 一道“健康安检” |