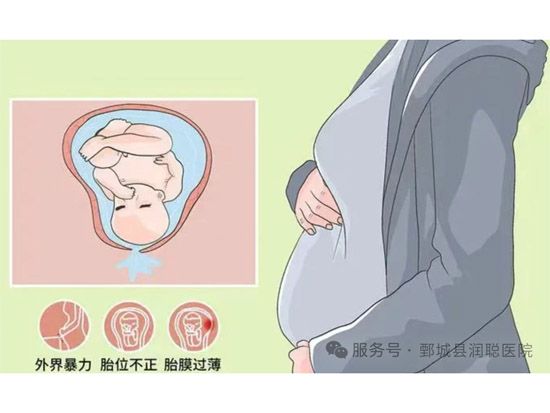
胎膜早破是指胎膜在临产前发生自然破裂。依据发生的孕周分为足月和未足月胎膜早破,后者指在妊娠20周以后、未满37周发生的胎膜破裂。
病因
1. 生殖道感染 孕妇存在生殖器官感染,病原微生物上行性感染可引起胎膜炎,使胎膜局部抗张能力下降而破裂。
2. 羊膜腔压力增高 宫内压力增加时,覆盖于宫颈内口处的胎膜成为薄弱环节而容易发生破裂。
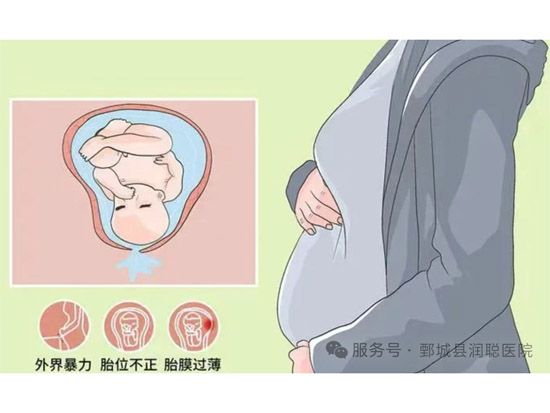
3. 胎膜受力不均 头盆不称、胎位异常使胎先露部不能衔接,前羊膜囊所受压力不均,导致胎膜破裂。因手术创伤或先天性宫颈组织结构薄弱,宫颈内口松弛,前羊膜囊楔入,受压不均;宫颈过短或宫颈功能不全,宫颈锥形切除,胎膜接近阴道,缺乏宫颈黏液保护,易受病原微生物感染,导致胎膜早破。
4. 营养因素 缺乏维生素C、钙、锌及铜,可使胎膜抗张能力下降,易引起胎膜早破。
5. 其他高危因素 细胞因子IL-6、IL-8、TNF-a升高,可激 活溶酶体酶,破坏羊膜组织;
妊娠晚期性生活不当、过度负重及腹部受碰撞等。
胎膜早破是指胎膜在临产前发生自然破裂。依据发生的孕周分为足月和未足月胎膜早破,后者指在妊娠20周以后、未满37周发生的胎膜破裂。
临床表现
孕妇突感有液体自阴道流出,或出现无法控制的“漏尿”,一般不伴有腹 痛,少数孕妇仅感到外阴较平时湿润。当腹压增加时,阴道流液可能增多。阴道窥器检查可见阴道后穹隆有液体聚积,或可见羊水自宫口流出。
对母儿的影响
· 对孕妇的影响:可能增加羊膜腔感染、胎盘早剥、羊水过少、产后出血的风险。
· 对胎儿的影响:可能增加绒毛膜羊膜炎、脐带受压、脐带脱垂、早产、新生儿吸入性肺炎的风险,严重者可能出现败血症、颅内感染、胎肺发育不全、骨骼畸形、新生儿呼吸窘迫综合征等。
处理原则
医生会根据孕周、有无感染、胎儿宫内情况等因素,综合制订个体化的处理方案。对于胎膜早破的期待治 疗,通常包括预防感染、促进胎儿肺成熟等措施。
护理评估
1. 健康史:了解可能诱发胎膜早破的原因,确定胎膜破裂的时间、妊娠周数、是否有宫缩及感染征象等。
2. 身心状况:评估孕妇阴道液体流出的情况,包括腹压增加后液体流出是否增加。评估孕妇有无感染迹象。需注意,绒毛膜羊膜炎是胎膜早破后的主要并发症,多数呈亚临床表现,症状不典型,给早期诊断带来一定困难。同时需评估胎儿宫内情况(胎心、胎动、胎儿成熟度、胎儿大小等),以及有无宫缩、脐带脱垂、胎盘早剥等。
3. 辅助检查:
· 阴道液酸碱度测定:正常女性阴道液pH为4.5-5.5,羊水pH为7.0-7.5。胎膜破裂后,阴道液pH可能升高。临床上常采用硝嗪或石蕊试纸进行测试。
· 阴道液涂片检查:阴道液干燥涂片检查若出现羊齿植物叶状结晶,提示可能为羊水。需注意,精液和宫颈黏液可能造成假阳性。苏丹Ⅲ染色见黄色脂肪小粒,是临床辅助判断羊水成分的常用方法之一,具有较高的参考价值。
· 羊水培养:在超声引导下经羊膜腔穿刺抽取羊水检查,是产前辅助诊断绒毛膜羊膜炎的重要方法之一。
主要风险与需警惕的问题
1. 感染风险:胎膜破裂后可能增加羊膜腔内感染的风险。
2. 潜在并发症:早产、脐带脱垂、胎盘早剥等。
护理与应对措施
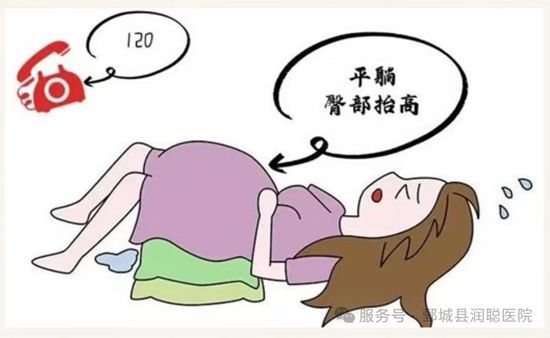
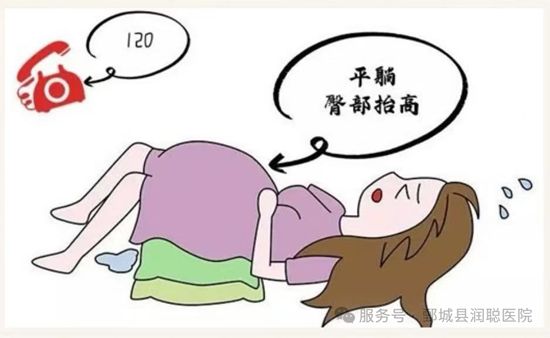
1. 注意休息:胎先露尚未衔接的孕妇应绝 对卧床,适当抬高臀部,以预防脐带脱垂。同时需积极预防因卧床时间过久可能导致的并发症,如血栓形成、肌肉萎缩等。
2. 减少刺激:避免增加腹压的动作。治 疗与护理时动作应轻柔,减少对腹部的刺激。应尽量减少不必要的肛查和阴道检查。
3. 观察病情:评估胎心、胎动、羊水性质及羊水量、无应激试验(NST)及胎儿生物物理评分等。孕妇可在医生指导下学习监测胎动。
4. 预防感染:监测孕妇的体温、血常规、C-反应蛋白等指标。孕妇可保持外阴清洁,在医护人员指导下使用吸水性好的消 毒会阴垫,保持局部清洁干燥。医生会根据情况评估是否需要预防性使用抗生素。
5. 协助治 疗:
· 足月胎膜早破后若未临产,在排除其他并发症且无剖宫产指征的情况下,医生通常会在破膜后12小时内评估是否需要进行引产。
· 对于宫颈条件成熟的足月胎膜早破孕妇,缩宫素静脉滴注是临床上常用的引产方法之一,医生会根据孕妇宫颈条件及胎儿状况进行选择。
· 若妊娠不足24周,医生通常会建议终止妊娠。
· 若妊娠在24~27+6周且符合保胎条件,医生会与孕妇及家属充分沟通保胎过程中的风险与不确定性,共同决定是否保胎或终止妊娠。需注意,该孕周保胎过程较长、风险较高。
· 若妊娠在28~33+6周且符合保胎条件,医生可在充分告知风险后,酌情选择保胎以延长孕周至34周,期间需给予糖皮质激素和抗生素治 疗,并密切监测母胎状况。
参考文献:妇科护理学第六版第九章第六节胎膜早破
投稿人:郭诚诚
审核人:卞临明、李海丽
| 上一条:【健康科普】读懂宝宝的健康“电码”:一篇讲清胎儿监护 | 下一条:【健康科普】别让肝脏“发福”——聊聊脂肪性肝病 |